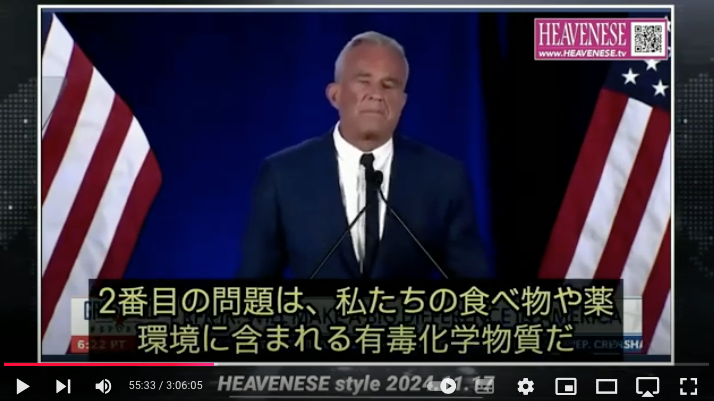
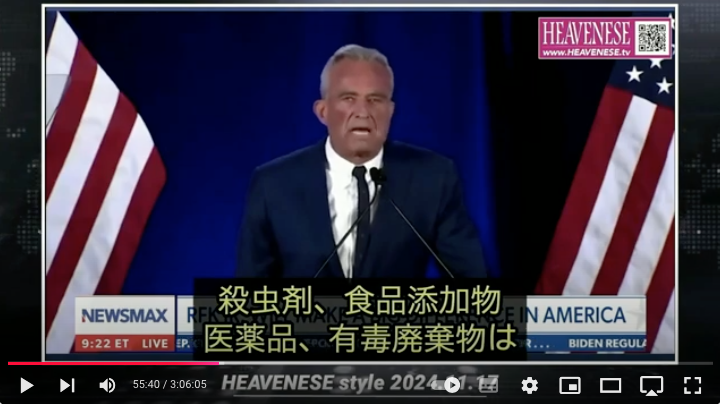
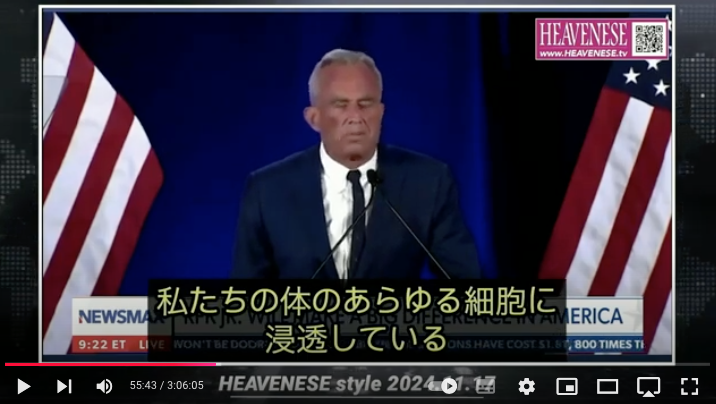
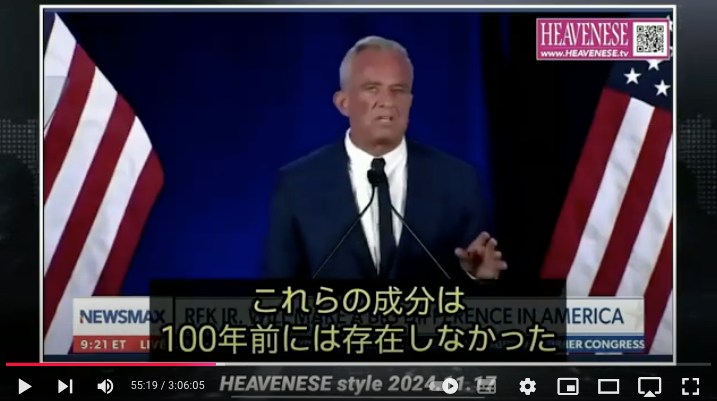
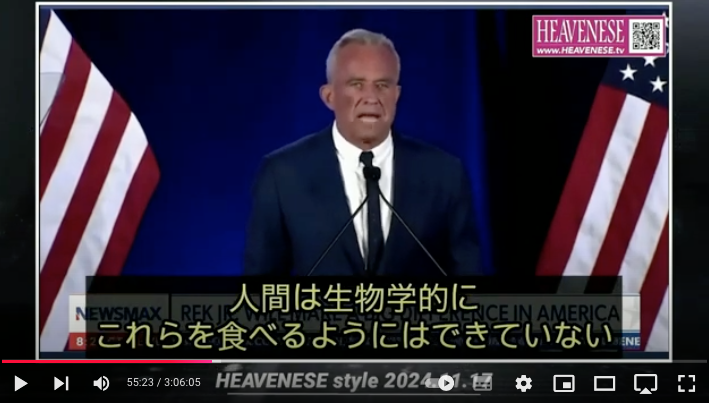
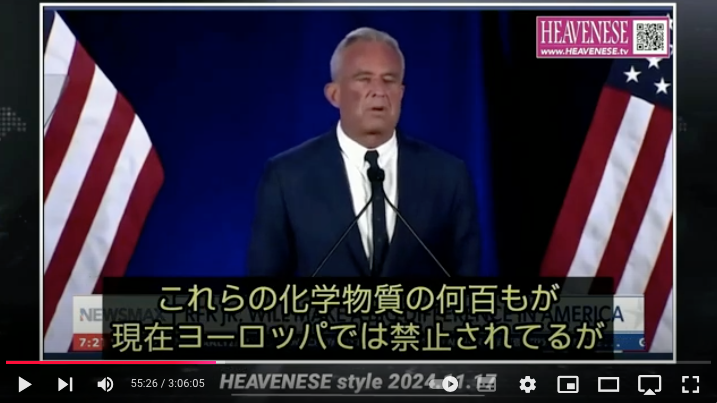
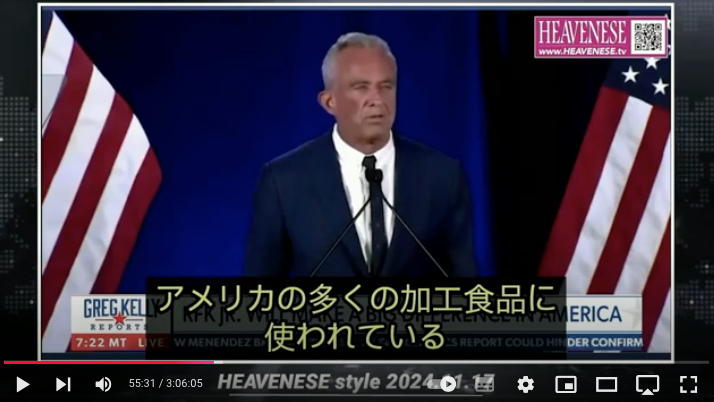
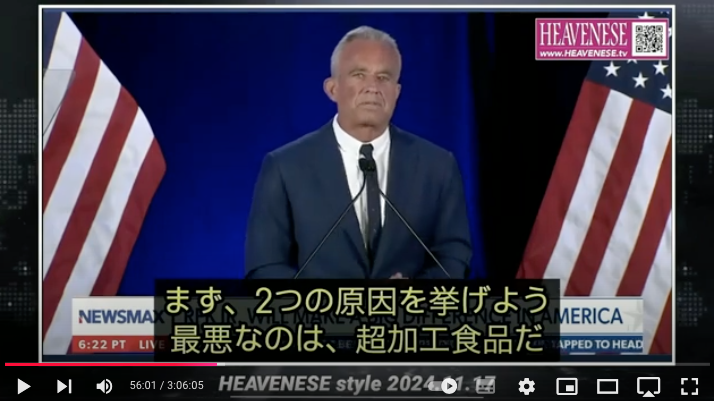
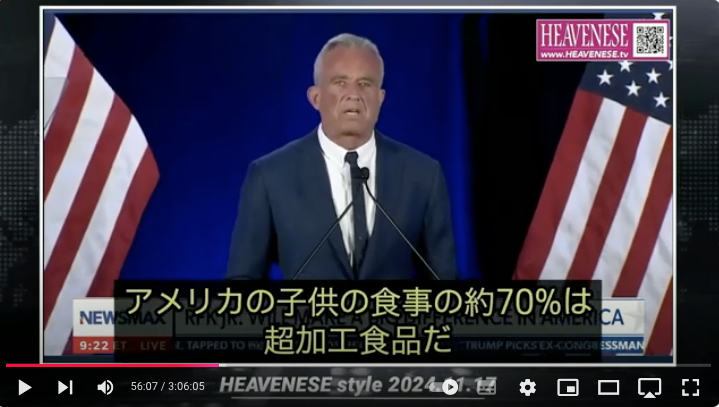
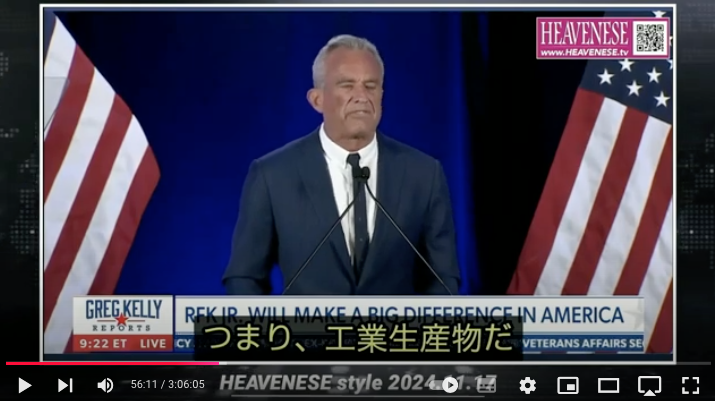
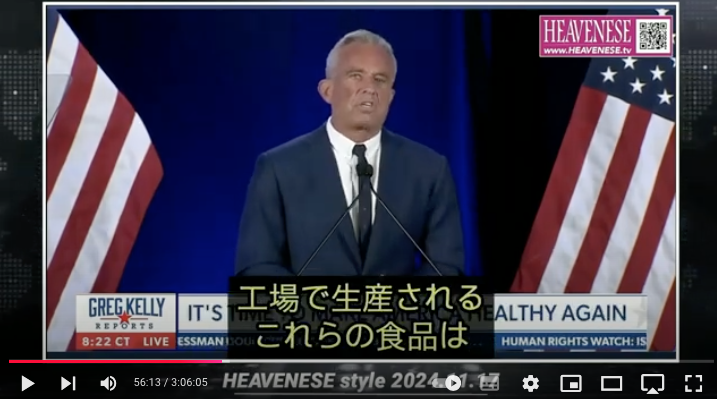
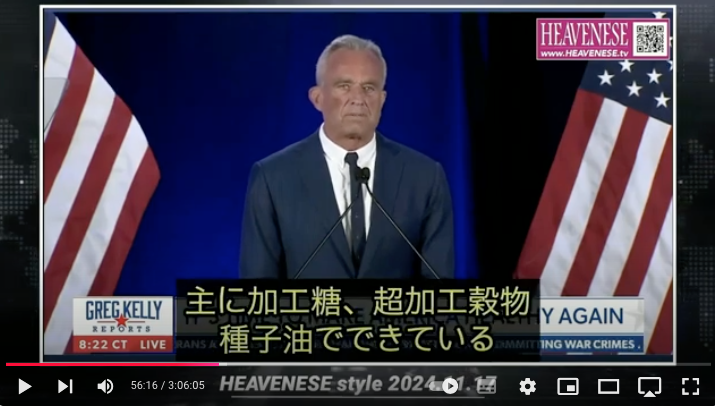
https://nofia.net/?p=24053
<転載開始>
毎日新聞の記事で、谷口恭さんという医師が語っているものです。
新型コロナワクチン、医療者はどれだけ接種しているのか
毎日新聞 2024/11/25
新型コロナウイルス(以下、単にコロナ)のレプリコンワクチンが物議を醸す中、最近とみに増えてきているのが「医療者はどのワクチンを打っているのですか」あるいは「医療者は本当にコロナワクチンを打っているのですか」という質問です。
レプリコンワクチンだけでなく、すべてのタイプのコロナワクチンに反対する市民活動家や政治家、あるいは医師もいますが、政府や感染症専門医は依然「高齢者や重症化リスクのある人はコロナワクチンを打ちましょう」という方針です。
では、日ごろからそういったリスクのある人たちに接している医療者は、どれくらい接種を受けているのでしょうか。
これを示すデータは見つけられませんでしたが、私が見聞きする範囲では「接種者は驚くほど少ない」のが現状です。果たして、それでいいのでしょうか。今回はこの問題を、私見を交えて取り上げます。
驚くほど少ない接種者
私は総合診療の開業医であると同時に医学部の非常勤講師でもあります。先日、医学部1回生の講義でワクチンをテーマにしました。その際、「コロナワクチン接種を受けたか」と質問してみたところ、「接種を受けた」と答えた学生はゼロでした。
医学部の学生にとってコロナワクチンはもはや不要なものと認識されているようです。もっとも、医学部1年生は臨床の現場に出ませんから、自宅に高齢者がいるような場合を除いてハイリスク者と接するわけではありません。
では、臨床実習に出る医学部の5回生と6回生はどうでしょうか。こちらは授業で聞く機会がないためにきちんと把握できていないのですが、医学部の学生数人に尋ねたところ、全員が「自分は打っていないし、身の回りで打ったという学生も知らない」とのことでした。
では医療機関で働く医師や看護師、その他の医療従事者はどうでしょうか。
私自身興味があるので、10月以降患者として谷口医院を受診する医療従事者に「今秋コロナワクチンを打ったか、または打つ予定があるか」と尋ねています。
これまで数十人の医療者に質問しましたが、接種を受けたという人はゼロです。ある大病院の感染症を担う医師に尋ねたところ、「高額なので一部病院負担としているが、希望者はほとんどいない」とのことでした。私の肌感覚ではありますが、医療者の今秋のコロナワクチン接種率はかなり低そうです。
しかし、それでいいのでしょうか。たしかにワクチンを接種していても感染することがあり、また他人に感染させる可能性もあるでしょう。ですが、「自身がワクチンを打つことで他人に感染させるリスクが低下する」というのは、これまでさんざん言われてきたことではないでしょうか。
有料記事で、読めるのはここまででした。
<転載終了>